Kašel s tuberkulózou, jaký druh kašle existuje s tuberkulózou plic u dětí a dospělých?
tuberkulóza je infekční onemocnění způsobené mycobacterium tuberculosis (Mycobacterium tuberculosis) Kochovým bacilem. Původce tuberkulózy objevil Robert Koch v roce 1882.
Plicní tuberkulóza způsobuje značné ekonomické škody obyvatelstvu. Je to způsobeno nárůstem počtu nemocných a úmrtí na tuberkulózu v důsledku migrace obyvatelstva (ilegální migranti, uprchlíci), hladu a sucha v řadě zemí, přelidnění a vzniku lékově rezistentních forem patogenu.
V Rusku je tuberkulóza detekována u 80 lidí na 100 tisíc obyvatel. Úmrtnost na tuberkulózu v Rusku je asi 16-18%.
Cesty infekce a mechanismus rozvoje onemocnění
Hlavní cestou přenosu patogenu je vzduch. Při mluvení, kašli, kýchání se z dýchacích cest pacienta s tuberkulózou uvolňuje do vnějšího prostředí aerosol (hlen a sliny) obsahující patogen – Mycobacterium tuberculosis. Bacil tuberkulózy se dostane až ke sliznicím a je buď vdechnut do plic, nebo spolknut. Proces infekce se v tomto případě nazývá primární tuberkulózní infekce. Když Mycobacterium tuberculosis pronikne přímo do plic, pravděpodobnost onemocnění zdravého člověka je několikanásobně vyšší, než když se dostane do gastrointestinálního traktu. Vysvětluje se to především agresivním prostředím žaludku, kterým Mycobacterium tuberculosis obvykle neprojde bez destrukce.
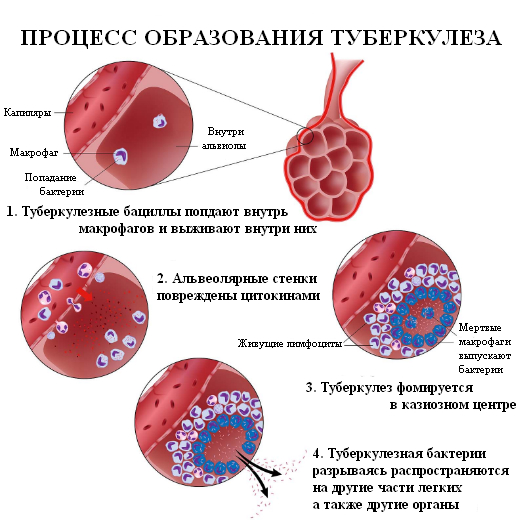
Tuberkulózní bacil zpočátku zůstává bez povšimnutí imunitního systému, což mu umožňuje nerušené množení ve velkém množství.
Mycobacterium tuberculosis se dobře množí a usazuje se ve tkáních s bohatou mikrocirkulací a dobrou cirkulací lymfy. Mezi tyto orgány patří plíce, ledviny, epifýzy kostí a lymfatické uzliny. Právě z tohoto důvodu se nejčastěji vyskytují tuberkulózní léze těchto orgánů. O dalším osudu pacienta rozhoduje stav jeho imunitního systému. Při normální fagocytární aktivitě makrofágů lze rozvoj tuberkulózy zastavit. Při deficitu imunity vč. způsobené nutričními faktory (hlad, nedostatek vitamínů, diabetes mellitus, HIV atd.) – onemocnění se začíná rozvíjet.
V postižených orgánech se tvoří speciální sférická ložiska zánětu, sestávající z charakteristických granulomů. Centrum granulomů obsahuje kaseózní (sýrovou) nekrózu a velké množství patogenů – Mycobacterium tuberculosis. Při rozpadu granulomů může dojít k uvolnění Mycobacterium tuberculosis do vnějšího prostředí – jedná se o tzv. otevřená forma tuberkulózy. Pacient s otevřenou formou je nebezpečný pro ostatní. Při zachování celistvosti granulomů a tkání postižených tuberkulózou pacient nevylučuje bacil tuberkulózy a tato forma se nazývá uzavřená.
Existuje mnoho možností pro tuberkulózu plic, ale pro širokou škálu čtenářů jsou špatně srozumitelné.
Známky a příznaky tuberkulózy (kklinické projevy)
Neexistují žádné mírné příznaky charakteristické pouze pro tuberkulózu. Nejčastějšími příznaky jsou kašel, dušnost, hemoptýza a projevy intoxikace tuberkulózou.
Kašel je spojen se zánětem v plicích pacienta a také se zapojením intratorakálních lymfatických uzlin do procesu. Kašel může být suchý, dráždivý nebo se sputem, obvykle hlenovitého charakteru.
U destruktivních (dezintegračních) a pokročilých forem plicní tuberkulózy je častá hemoptýza. Hemoptýza je obvykle mírná, ale může mít podobu plicního krvácení s rozvojem anémie.
Dušnost je častým příznakem v případech rozsáhlého poškození plic a pokročilých forem tuberkulózy. Dušnost je důsledkem nedostatek kyslíku a může vést k úplnému omezení fyzické aktivity pacienta.
Důležitým komplexem symptomů plicní tuberkulózy je syndrom intoxikace. Intoxikace se vyvíjí v důsledku vstřebávání produktů rozpadu tkání a zánětu do krve.
Příznaky chronické intoxikace tuberkulózou jsou:
- Ztráta váhy
- Bledá kůže
- Tvářenka na tvářích
- Ospalost (intoxikace a hypoxie mozku)
- Nízká tělesná teplota
- Pocení v noci
- Poruchy chuti k jídlu
Diagnóza plicní tuberkulózy
Pro diagnostiku tuberkulózy existují instrumentální, laboratorní a imunologické metody. V moderní lékařské praxi se všechny metody používají současně.
Instrumentální metoda:
Jedná se o fluorografii (nejrozšířenější typ screeningu populace), dále o rentgen hrudníku a víceřezovou počítačovou tomografii. Tyto metody umožňují vyhodnotit „podezřelé“ změny ve smyslu tuberkulózy na plicích a nitrohrudních lymfatických uzlinách, posoudit rozsah onemocnění a formu poškození plic.
Dále se používá fibrooptická bronchoskopie s výtěry z bronchiálního stromu a (nebo) biopsie sliznice.
V některých případech se používá video torakoskopie a biopsie plic a (nebo) pleury a intratorakálních lymfatických uzlin.
Laboratorní metody pro diagnostiku tuberkulózy:
Bakterioskopie sputa a výplachů průdušek. Metoda umožňuje barvením materiálu podle Ziehl-Neelsena (speciální barvicí technika, při které Mycobacterium tuberculosis získává svůj charakteristický vzhled) odhalit původce tuberkulózy.
Vyšetření pleurální tekutiny na Mycobacterium tuberculosis
Studium bioptického materiálu plic, pohrudnice, lymfatických uzlin – po vhodném obarvení k detekci buď Mycobacterium tuberculosis nebo specifických tuberkulózních granulomů.
Imunologické metody diagnostiky tuberkulózy
V současné době se v komplexní diagnostice plicní tuberkulózy používají:
Mantouxův test („tlačítko“) se 2 tuberkulinovými jednotkami. Není to vysoce citlivá diagnostická metoda, protože produkuje mnoho falešně pozitivních vzorků.
Moderní diagnostickou metodou je Diaskintest. Je to rychlá metoda pro diagnostiku tuberkulózy. Intradermální injekce speciálního roztoku se provádí způsobem podobným testu Mantoux, který obsahuje proteiny charakteristické pouze pro patogeny tuberkulózy. Diaskintest dává pozitivní výsledek pouze u infikovaných a nemocných tuberkulózou. Diaskintest je specifičtější a účinnější metoda pro diagnostiku plicní tuberkulózy než test Mantoux.
Stanovení Mycobacterium tuberculosis pomocí polymerázové řetězové reakce (PCR) – tato diagnostická metoda se používá v případě „obtížné diagnózy“ jako doplňková.
Léčba plicní tuberkulózy
Léčba plicní tuberkulózy je přísně regulována příslušnými nařízeními a nelze se od nich odchýlit. Léčba se provádí pouze ve specializovaných antituberkulózních ambulancích, ačkoli plicní tuberkulóza je nejčastěji detekována v „všeobecné lékařské síti“.
Základní terapie se skládá z vícesložkových režimů antituberkulózních antibakteriálních léků (tři, čtyři, pět), které se užívají dlouhodobě. Zvláštním problémem je každoroční nárůst rezistentních kmenů, které jsou necitlivé na jakákoli antituberkulotika.
Druhou složkou léčby tuberkulózy je chirurgický zákrok. Chirurgická léčba se používá u destruktivních forem tuberkulózy a komplikací (empyém, krvácení, pneumotorax aj.).
Třetí složkou je boj s intoxikací vč. z užívání antibakteriálních léků proti tuberkulóze. K tomuto účelu se používají sorbenty, vitamíny, infuzní terapie, hepatoprotektory atd.
Čtvrtou složkou je boj s respiračním selháním. Těžké poškození plic a intoxikace vedou ke smíšené formě nedostatku kyslíku (hypoxie). Hypoxie výrazně komplikuje průběh onemocnění i léčbu. Kyslíková terapie se používá k boji proti hypoxii. K dodávání zvlhčeného kyslíku do těla pacienta se používá kyslíkový přístroj – koncentrátory kyslíku pro domácnost nebo v nemocnici. Je prokázáno, že dlouhodobá oxygenoterapie zlepšuje průběh a prognózu bronchopulmonálních onemocnění provázených hypoxií vč. a plicní tuberkulózy. Je třeba si uvědomit, že při použití kyslíkového koncentrátoru u pacientů s plicní tuberkulózou je nutné častěji vyměňovat filtry na přístroji a nosní kanyly.
Jaký kyslíkový koncentrátor si mám vybrat pro oxygenoterapii u plicní tuberkulózy?
Absolutní špičkou ve spolehlivosti a důvěře zkušených lékařských specialistů jsou koncentrátory kyslíku německé výroby.
Hlavní přednosti těchto zařízení jsou: vysoká spolehlivost, stabilní provoz, dlouhá životnost, nejnižší hlučnost, kvalitní filtrační systém a nejnovější vývoj v zabezpečovacím systému.
Na druhém místě se obvykle umístí kyslíková zařízení vyrobená v USA. Z hlediska základních vlastností nejsou o moc horší než německé přístroje, ale snad jejich nejdůležitější nevýhodou je pořizovací cena. I když si nemůžeme nevšimnout hmotnosti amerických přístrojů, jsou nejlehčí ve třídě stacionárních kyslíkových koncentrátorů (hmotnost některých modelů přístrojů dosahuje pouze 13,6 kg).
Mezi rozpočtovými modely kyslíkových koncentrátorů doporučujeme věnovat pozornost spolehlivým zařízením vyvinutým a vyrobeným v Číně pod značkou Armed.
Hlavní výhodou těchto přístrojů je jejich nízká cena oproti západním kyslíkovým přístrojům.
Těm, kteří ocení další pohodlí pohybu a touhu po maximálně mobilním životním stylu, doporučujeme věnovat pozornost nákupu nejpohodlnějších a nejkompaktnějších přenosných koncentrátorů kyslíku.
Pacienti, kteří používají tyto přenosné koncentrátory kyslíku, mají naprostou volnost pohybu. Zařízení lze zavěsit na rameno nebo přepravovat pomocí pohodlného vozíku. Přenosné kyslíkové koncentrátory se také používají jako autonomní zdroj dodávky kyslíku pacientovi doma, který potřebuje nepřetržitou oxygenoterapii, ale z nějakého důvodu doma dochází k výpadkům proudu. Na Západě již mnoho pacientů postupně opouští stacionární koncentrátory kyslíku a dává přednost těmto zařízením:
Článek připravil Vadim Michajlovič Gerševič
(pneumolog, hrudní chirurg, kandidát lékařských věd).
Zavolejte nám hned bezplatné číslo 8 800 550 75 54 a rádi vám pomůžeme s výběrem zařízení, kvalifikovaně poradíme a zodpovíme všechny vaše dotazy.
Co je tuberkulóza? Tuberkulóza je infekční onemocnění. Původcem tohoto onemocnění je Mycobacterium tuberculosis, vylučovaný nemocným člověkem.
1. Cesty přenosu tuberkulózy
Za hlavní způsob přenosu infekce je považován aerogenní (vzdušné kapénky). Když člověk kašle, mluví nebo dýchá, produkuje malé kapičky hlenu, které mohou obsahovat bakterie tuberkulózy. Tyto malé kapky hlenu ve vzduchu tvoří neviditelný aerosol, který se velmi pomalu usazuje.
Proto je místnost, kde byl pacient s nakažlivou formou tuberkulózy, po celý den nebezpečná, pokud nejsou přijata opatření.
Byly popsány i další cesty přenosu tuberkulózy: nutriční (v důsledku konzumace produktů infikovaných mykobakteriemi) a transplacentární (v případě rozšířeného procesu u těhotné ženy a poškození placenty je možné poškození plodu) . Tyto cesty jsou ale velmi vzácné.
Kromě cesty přenosu je důležitá kombinace faktorů souvisejících se zdravotním stavem člověka, které přispívají k většímu riziku rozvoje tuberkulózy.
Patří sem:
- pacient má infekci HIV
- Cukrovka
- užívání hormonální terapie a těhotenství
- důležitou negativní roli hraje stres a těžké životní okolnosti (válka a následky).
- špatné návyky.
2. Příznaky tuberkulózy
Hlavní příznaky tuberkulózy jsou:
- horečka – mírná (od 37 °C do 38 °C), ale dlouhodobé zvýšení tělesné teploty (několik týdnů, měsíců)
- hubnutí nesouvisející s dietou
- zvýšené pocení a únava a celková slabost
- kašel – jemný, s malou produkcí sputa nebo suchý, dlouhotrvající
- dušnost při námaze
- bolest na hrudi spojená s dýcháním
- oteklé nebo zanícené lymfatické uzliny
- hemoptýza – vykašlávání krve ve sputu
3. Patogeneze TBC
Bakterie tuberkulózy putují vzduchem do plic, kde se za nepříznivých podmínek může rozvinout primární proces (plicní tuberkulóza).
Další možností může být, že se mycobacterium tuberculosis dostane do plic se vzduchem, ale proces se tam nemusí rozvinout a pak se bakterie tuberkulózy dostanou do krevního oběhu a rozšíří se po celém lidském těle.
Bakterie tuberkulózy se tak mohou dostat do jakéhokoli lidského orgánu a způsobit tuberkulózní zánět, který vede k rozvoji mimoplicní tuberkulózy. Období cirkulace bakterií tuberkulózy v lidské krvi může probíhat jako asymptomatická tuberkulóza.
Imunitní systém člověka reaguje na bakterie tuberkulózy prací makrofágových buněk, ty však nejsou schopny bakterie tuberkulózy zcela zničit – tento jev se nazývá neúplná fagocytóza.
Imunitní systém proto přijímá další opatření, tvorbu specifického granulomu, který lze vidět při histologickém vyšetření.
To je určitá ochranná hranice mezi infekcí a tělem, pokus imunitního systému zadržet již rozvinutou chorobu. To do jisté míry vysvětluje chronickou povahu tuberkulózy a případy relapsu onemocnění.
4. Formy tuberkulózy
Tuberkulóza je velmi různorodá. Rozlišují se tyto formy:
1. V závislosti na bakteriálním vylučování (infekčnosti) aktivita tuberkulózy:
- s uvolňováním bakterií, aktivní forma – neléčení pacienti s běžnými plicními procesy, chronická tuberkulóza, mimoplicní procesy s píštělemi
- bez izolace mykobakterií, inaktivní forma – u pacientů, kteří jsou úspěšně léčeni nebo vyléčeni, drobné procesy na plicích a mimoplicní procesy
- latentní tuberkulózní infekce (infekce, asymptomatická tuberkulóza)
2. V závislosti na místě (kde v lidském těle) se tuberkulóza vyskytuje:
- plicní – postiženy jsou plíce
- mimoplicní – poškození lymfatických uzlin, pleury, střev, kostí a kloubů, očí, mozku a jeho membrán, urogenitálního systému
- generalizovaná (miliární) – plicní tuberkulóza v kombinaci s mimoplicní
3. V závislosti na typu případu:
- Poprvé diagnostikováno – osoba dosud neměla tuberkulózu a léčí se poprvé
- Relaps tuberkulózy – dříve úspěšně vyléčen, ale znovu onemocněl
- Přestávka v léčbě – pacient je po dlouhé přestávce znovu ošetřen
Důležitá je zde i citlivost Mycobacterium tuberculosis na antituberkulotika, proto se rozlišuje citlivá forma tuberkulózy a chemorezistentní tuberkulóza (vyžaduje závažnější a dlouhodobou léčbu, často přechází v chronickou tuberkulózu).
4.1 Mimoplicní tuberkulóza
Tuberkulózní lymfadenitida (nejčastější forma) je charakterizována progresivním otokem a bolestí postižených uzlin. V pokročilých případech může dojít k hnisavému tání uzlů a zničení kůže nad nimi, což vede ke vzniku drenážní píštěle.
Pleurální tuberkulóza – tuberkulózní léze pohrudnice jsou příčinou 90 % všech zánětů pohrudnice (hromadění tekutiny v pohrudniční dutině). Projevuje se bolestí na hrudi, dušností a kašlem. Pokud dojde k předčasné nebo nesprávné léčbě, rozvine se v pleurální empyém.
Tuberkulózní meningitida se obvykle vyskytuje u dětí do 5 let. V každém věku je meningitida nejzávažnější formou TV a má vysokou morbiditu a mortalitu.
❗️ DŮLEŽITÉ VĚDĚT
Tuberkulózní meningitida je forma tuberkulózy, jejímž výskytu v dětství lze předejít s BCG vakcínou.
Časté také u pacientů infikovaných HIV.
Střevní tuberkulóza se vyskytuje nejčastěji v tenkém střevě. Doprovází je bolest, poruchy stolice, zvýšená teplota a hromadění tekutiny v dutině břišní. Pokud není včas léčena, rozvine se peritonitida nebo krvácení, které vede ke smrti.
Tuberkulóza kostí a kloubů – postižené klouby jsou zanícené, oteklé, jejich pohyb je omezený. Častěji dochází k procesu, který postihuje jeden kloub, například koleno nebo kotník. Častější je spinální tuberkulóza – zánět a destrukce přilehlých obratlů, s narušením opory páteře, bolesti zad, horečka, tvorba abscesů kolem obratlů a deformace. V pokročilých případech je potřeba komplexní chirurgické léčby.
